
管理栄養士として働き始めたけど、
「栄養指導が上手くいかず患者さんの健康状態が思うようによくならない」
「患者さんが伝えたことをなかなか実践してくれない」
など栄養指導をする上でのこのような悩みはありませんか?
これはあなたが、栄養指導の方法をしっかりと理解していないためにおこり得る悩みです。
栄養指導というと、管理栄養士にとって専門知識を生かした重要な仕事、そして、やりがいがあり責任の重さも感じることもあると思います。
そのため、よくしてあげたいという気持ちも強くなり、何気にこちらから一方的に話をしてしまっている人も多いのです。
あなたも突然、お医者さんに、今から揚げ物は一切食べないでくださいといわれて、すぐに実践することができるでしょうか?
揚げ物を食べると、大きな病気を患うといわれれば食べないことも考えられますが、なかなか難しいですよね。
あなたももしかすると同じようなことをしてしまっている可能性があるのです。
なので、それを改善するためには、栄養指導を行うためのポイントをいくつか理解しておく必要があるんですね。
それを知ることで、あなたのこれからの栄養指導が患者さんだけでなく、あなたにとっても有意義な時間になることでしょう。
この記事で紹介していきますので、ぜひ最後まで読んで参考にしてみてくださいね。
目次
管理栄養士が行う栄養指導とは

栄養指導は、管理栄養士以外も一定の知識を身につけることができますが、その範囲や対象者には制限があります。
しかし管理栄養士の栄養指導は、疾患を抱えた方の栄養管理を必要とする人や、診療が発生する栄養管理は医師の指示のもとに管理栄養士のみが許可されたものになっています。
そして栄養士の栄養指導は、主に健康な人を対象とした人のみに行うことができます。
他にも、食生活アドバイザーや臨床栄養医学指導士、アスリートフードアドバイザーなどの民間資格によって、特定の分野で栄養指導を行うことが可能になります。
しかし、これらの資格も管理栄養士ほどの幅広い対象者に栄養指導をすることはできません。
そのため、管理栄養士には幅広い知識が必要になってきます。
ではどんな知識が必要になるのか、具体的な流れをお伝えしていきますね。
管理栄養士が行う栄養指導の流れ

結果の出る栄養指導を行うためには、しっかりとした流れ手順を知る必要があります。
これを知らないことで、患者さんの現状を正確に理解することが難しくなり、指導内容が的外れになる可能性が高まってしまうのです。
そして、患者さんの目標に合わない現実的でないプランを提案してしまい、患者さんが挫折し、結果として健康改善や目標達成が難しくなることもあるのです。
さらに、特定の疾患を持つ患者さんに対しては適切な栄養指導が行われず、病状が悪化するリスクが伴うので、流れや手順に沿って栄養指導を行うことがとても重要となっていきます。
管理栄養士が患者さんに対して行う、適切な栄養指導の流れや手順を紹介しますので、ぜひ参考にしてみて下さいね。
現在の状態を把握する
個人の健康状態や生活習慣はそれぞれ異なるので、それを知ることは栄養指導にとって重要なことになります。
一緒に住む家族であっても違いが出るくらい、健康状態には個人差がありますよね。
なので、個人の栄養状態を知ることで、患者さんが抱えている栄養に対する問題や課題を明確にしたり、より現実的な目標を設定することができるようになります。
例えば、患者さんの食事内容の記録や食事の写真をもらったり、健診や血液検査の結果、服用中の薬があればその情報まで聞き取りをします。
そして、現在の悩みが、いつからどのようにどのくらい悩まれているのか程度を知ることも大切です。
最初に深く聞き取ることで、栄養指導を進める中で指導が始まった当初と比較でき、どれぐらい進捗があったか、また今後の改善策はどういったところなのかを明確にすることができるようになります。
そのため、栄養指導において現在の状況を把握することは、とても重要なことなのです。
問診を行い、より詳しい情報を集める
問診を行うことで、より個人にあった栄養指導が可能になっていきます。
問診の内容は様々で、身長や体重、年齢といった基本情報から、体調不良の有無や便の回数など、現在の体調に関わる情報を明確にしていきます。
さらに、1日の睡眠時間や運動量、ストレスの有無などの生活習慣の情報なども細かく問診を行っていきます。
食事内容はとても大切な情報源になるので、しっかり聞き取ることも大切になるのです。
そして特に、問診をする際に聞き忘れてはいけないのが、現在とこれまでの服薬状況です。
これは、患者さんの栄養状態に直接影響を与えるからです。
食べものが薬の吸収や代謝に影響を与えて、薬の効果が強くなったり弱くなったりすることがあります。
さらに、副作用が強まることもあるからです。
それを認識しないまま指導をすることによって、病状をさらに悪化させてしまう可能性も出てきます
例えば、有名な話でいうと、グレープフルーツと一部の降圧薬や高コレステロール薬(スタチン系)です。
これは、グレープフルーツに含まれるフラノクマリン類という成分が、酵素の働きをおさえ、 血液の中の薬の濃度が上がることで、通常よりも薬の効き目や副作用が強くあらわれてしまうのです。
これらを知らずに指導することによって、薬の効果が弱まったり、副作用が強まったりすることがあり非常に危険な状態になる可能性もでてきます。
このように情報を細かく問診することで、食事の質や量、バランス、不足している栄養素など、改善するべき点が明確になりますよね。
そうすることで患者さんが抱えている問題や課題を知り、具体的な解決策を考えていくことができるようになります。
そのため、問診でより詳しく情報を集めていくことが必要になってくるのです。
食事内容の計画を立てる
食事内容の計画を立てることは、栄養指導を行う上で重要な仕事の一つになります。
計画の進め方としては、まず問診によって得られた情報を元に、患者さん本人が摂取しなければいけない1日に必要な推定エネルギー必要量を算出します。
推定エネルギー必要量の算出方法は、まず基礎代謝量を計算し、それに身体活動レベルを掛けて1日の必要エネルギー量を求める方法もありますが、ここではとても簡単な求め方をお伝えしますね。
それは、「メディカルズ本舗」さんを活用して求める算出方法です。
患者さんの性別や年齢、身長、体重、そして身体活動レベルを入力するだけでとても簡単に1日に必要な推定エネルギー必要量が算出されます。
これは、あくまで健康な人を対象とした目安であるため、病気の方には医師の相談が必要になります。
「メディカルズ本舗」と、ネットで検索することで、BMIも1日に必要な適正エネルギー量も算出してくれるとても便利なものになります。
参考:メディカルズ本舗
そして次に、必要な三大栄養素の炭水化物、脂質、タンパク質のバランスを整えていきます。
患者さんが抱える問題の根本原因を炙り出し、それを改善するための食事の質や量、内容など具体的な構成を立てていくのです。
その際に患者さん本人が、行動と継続がしやすい計画を立てることが、とても大切になりますよ。
例えば毎日の朝食にキウイフルーツを一つ追加するなど、具体案を出すとより行動しやすくなりますね。
基本的には定食に近づけることですが、患者さんそれぞれのニーズに合わせて、現実的で実践しやすい計画を立てることも、結果の出る栄養指導につながるので、そういった点も意識して食事計画を立てていくと良いですね!
管理栄養士の栄養指導で大切なこと

栄養指導をする中で、大切なポイントがあります。
まず相手のニーズに合わせること、そして現在の身体状態を把握すること、さらに相手を深く理解することです。
これは、患者さんにとって実践的で効果的な支援を行うために重要になってきます。
これを意識しないことで、患者さんの身体の状態や効果に大きな支障をきたして、患者さん自身の栄養指導に対する意欲が低下してしまうのです。
それによって、指導の効果は得られにくく、患者さんの健康状態は現状維持、または悪化することにも繋がってしまいます。
では、それぞれのポイントについて深掘りしてみていきましょう。
相手のニーズに合わせる
患者さんの生活習慣や食習慣は、一人ひとり異なりますよね。
そのため、違いを理解し、個別のニーズに合わせた指導を行うことが重要になっていきます。
特に、患者さん自身が何を求めて、どんな悩みを抱えているかを理解することで、具体的で実践しやすいアドバイスができるようになります。
これは、患者さんのモチベーション維持にも繋がっていくのです。
例えば、仕事後は疲れて自炊することができない患者さんに対しては、外食でもバランスの取れた食事ができるように定食が食べれるお店をすすめたり、スーパーやコンビニでも買える組み合わせの食材を伝えるなど、具体的な行動に繋がるようなアドバイスを取り入れることができます。
そうすることで、患者さん自身も実践しやすくなっていくのです。
相手のニーズに合わせることも、栄養指導をする上で大切になってきます。
現在の身体状態を把握する
現在の身体状態を把握することは、患者さんにとって効果的な指導ができる上に、安全なリスクの少ない栄養管理をするためにとても重要なのです。
身体状態は、その人の健康状況や今までの生活習慣、栄養摂取のバランス、ストレスや体調の変化など、さまざまな要素を示しています。
そのため、栄養不足や過剰摂取の状態なども分かり、偏った食事による傾向も分かるようになります。
さらに、将来的な疾患リスクを予測できるようにもなるのです。
日本人の多くは睡眠の質に満足できていない人や、ストレスを感じている人が非常に多いのが現状です。
そのため、これらが影響して、日常生活や健康に支障をきたしている可能性が高いのです。
特に睡眠不足とストレスは密接に関連していることから、互いに悪影響を及ぼし合っていることも考えられ、これまでの偏った食事の傾向が大いに関係していることもあるのです。
慢性的な睡眠不足やストレスは、ホルモンバランスの乱れによって、体重や血圧、血糖値の異常に反映されることもあるため、糖尿病や高血圧などの生活習慣病のリスクを高める可能性も指摘されているのですよ。
出典:厚生労働省(令和元年 国民健康・栄養調査結果の概要 P,28)
現在の身体状態を把握することは、生活習慣の見直しを指導するひとつの材料になるため、リスクの少ない栄養管理をするためにとても重要なのです。
相手を深く理解すること
栄養指導は一方的に「教える」ものではなく、患者さんと一緒に考え、課題を解決していくプロセスです。
そのため、患者さんを深く理解し、尊重することが、そのプロセスを支えるもっとも重要な要素になります。
しかし、患者さんのことを深く理解せず「教える指導」になった場合どうでしょうか?
患者さん自身のモチベーションが低下し、状況に合わない提案になり、主体性の欠如、効果が長続きしないなどのデメリットが生じやすくなってしまいます。
そうなることで、患者さんの行動変容の妨げや信頼関係の崩壊、長期的な健康改善の失敗につながりかねません。
そのため、患者さんを理解することで、「この人は自分をわかってくれている」と感じてもらいやすくなります。
それにより、信頼関係が築かれると、アドバイスも受け入れられやすくなり、指導が効果的になっていくんですね。
さらに、患者さんが納得いく方法で指導できるようにもなるため、達成感を感じやすい目標設定の提案や、主体的に取り組めるようになったり、自分の健康を自分で管理できる自己管理の向上を助けることもできるようになりますよ。
栄養指導を成功に導くためには、相手の立場や状況を深く理解することが非常に大切になっていくのです。
栄養指導をするにあたって必須の知識

管理栄養士が栄養指導をするためには、患者さんに最も適した方法で栄養指導を行うことが大切です。
そのためには、必須の知識が必要になってきます。
もし、知識が不十分なまま栄養指導を行うと、患者さんの健康に悪影響を与えるリスクが高まったり、信頼関係や指導の効果も損なわれる可能性がでてくるのです。
例えば、腎臓病の患者さんにたんぱく質を過剰に摂取させてしまうと、腎臓への負担が増して、健康状態が悪化することがあるんですね。
さらに、ダイエット指導の場合では、カロリーを過度に制限させてしまうことで、ビタミンやミネラルの不足により、免疫力の低下や疲労感、皮膚の肌荒れなどが起こりやすくもなってきます。
患者さんの健康リスクをさげるため、効果的で持続可能な栄養指導を行うためには、確かな知識が欠かせないのです。
必須の知識は多岐に渡りますが、特に重要な知識をお伝えしますね。
基本的な栄養学
基本となる五大栄養素の、炭水化物、脂質、たんぱく質、ビタミン、ミネラルなどの基本的な栄養素が体内でどのように働くのか、そしてその摂取量と不足や過剰摂取のリスクについての知識を持つことが重要になります。
さらに、食品のカロリー、対象者に応じた適切な食事提案ができるように、1日に必要なエネルギー必要量や栄養素バランスの知識も必須になってきます。
栄養素は、体の成長や修復、回復、エネルギー供給、免疫機能などの基本的な生理機能を支えています。
そのため、5大栄養素の主要栄養素が不足したり過剰になったりすることで、体のバランスが崩れてしまい、病気や体調不良の原因となってしまうからです。
管理栄養士はこれらの栄養素の役割と適正量を理解することで、個々の体調や健康状態に合わせた栄養指導を行って、健康管理や生活習慣病予防に役立てることができるようになるのです。
栄養素の働きやエネルギー量に関する基礎知識があれば、対象者の健康状態や目標に応じた柔軟、そして効果的な指導が可能になり、無理なく継続しやすい食生活の提案ができるようになりますよ。
この知識があることで、管理栄養士としての信頼性も向上して、相手にとっても安心感のある指導が提供できるようになっていきます。
疾患別の栄養管理
各疾患と栄養の関係についても、病気の進行を抑えたり症状の改善を図るために必要になってきます。
例えば、糖尿病の患者さんに対しては、血糖値の適切な管理が中心となるため、糖質の量や種類を調整し、過剰摂取にならないようにします。
そして、GI値の低い食品を選んだり、血糖値の急激な上昇を抑えるために食物繊維の多い食材を摂ることで血糖コントロールにも役立つんですね。
低GI食品は、こちらの資料を参考にしてみてくださいね。

さらに、脂質の摂りすぎが糖代謝を回らなくするため、脂質の過剰摂取にも注意が必要になってくるのです。
これは、甘いもの好きより脂っぽいもの好きの方が糖尿病になりやすいので、脂質の摂りすぎにも注意が必要になってきます。
それを「ランドルサイクル」といいます。
参考資料を載せておきますね。
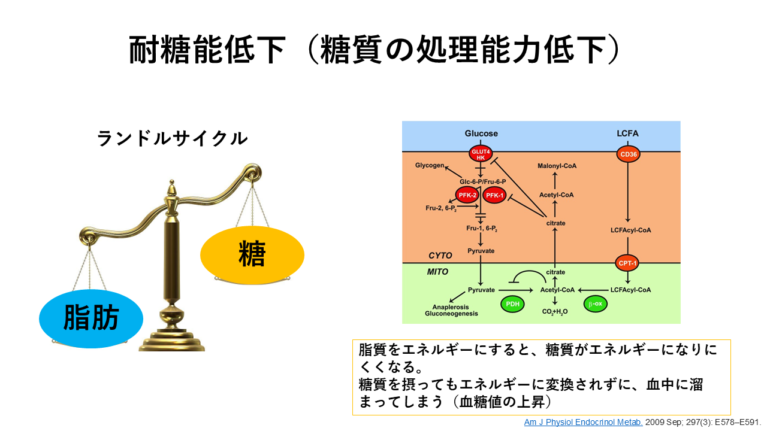
このように、疾患別の栄養管理の知識がなければ、症状が悪化するリスクが高まったり、場合によっては命に関わることもあるのです。
疾患別に合わせた適切な食事管理を行うことは、病気の再発や症状の悪化を防いで、患者さんが健康な生活を維持するために欠かせないのです。
そのため、疾患別の知識があることで、対象者の健康管理に役立つ具体的で効果的なアドバイスができるようになり、病状の改善や健康維持を支援するために必要になるのです。
これは、管理栄養士として最適なサポートを提案できるようになり、患者さんの生活や健康に寄り添った指導の実現にも繋がっていきますよ。
実際に栄養指導する際の一例

理論だけではなく、実際の指導の流れを知ることで、患者さんにどのようにアプローチすれば良いのかが明確になるので、栄養指導をする際の一例をご紹介しますね。
特に、どのようなポイントを抑えるのかや、改善策の提案を学ぶことで、現場での対応力が向上していくと思います。
では、栄養指導を行う際の「糖尿病の患者さん」を対象にしたケースで、患者さんとの対話を通じて、改善点を見つけながら具体的な提案を行った一例をご紹介していきます。
対象者:60歳男性
疾患:2型糖尿病
BMI:25(軽度の肥満)
食生活:主食に偏りがちで、野菜摂取が少ない。仕事柄、不規則な食生活。軽い晩酌を週に5〜6回
まず最初に、患者さんが安心して自分の意見を伝えることができたり、こちらが話す内容をしっかりと気持ちよく聞くことができる雰囲気を作ることが大切になってきます。
例えば、自然な笑顔で出迎えてゆっくりと落ち着いたトーンで話かけたり、天候や共通の話題を取り入れて患者さんの状態に気を配ったりするといいですね。
そのような雰囲気づくりができると、次に、患者さんに問診をしていくのですが、このときに安心して栄養指導を受けるために、どのような工夫や声かけをしていくといいのかみていきましょう。
まず、患者さんの病状や基本情報を把握した上で、食事についてのアドバイスをしていく方法になります。
最近の食事内容を尋ねていきます。
この患者さんは、朝食は菓子パン1個とブラックコーヒーを1杯だけ食べて仕事にいき、昼食は近くのコンビニで炒飯とチキン南蛮弁当を買って食べていました。
そして夕食は、自宅で白ご飯お茶碗大盛りと豚の生姜焼きのみで野菜はほとんどありませんでした。
また、軽い晩酌としてビール350mlを2本、週に5〜6回夕食時に飲んでいました。
このように現状を把握することで、不規則な食生活の患者さんの背景がわかるようになりますよね。
しっかりと聞き取ることで、患者さんに合った即実践可能なアドバイスをすることができるようになっていきます。
まず、この食事内容では野菜の摂取量が少ない点が問診をして分かりますよね。
なので、手軽に野菜が摂れて、行動に移しやすい方法を伝えていきます。
自炊が難しい場合は、コンビニや冷凍食品を活用して野菜を取り入れることをおすすめします。
その中でも、色鮮やかな野菜を使ったサラダや種類が豊富な野菜スープを選ぶなど、具体的な選択肢を提示していきます。
そして、野菜摂取量の目安として1日約350gであることを伝えて、1食あたり片手いっぱい分を目指すことを意識してもらい、患者さんが「これなら続けられそう」と前向きに受け入れられる方法を提案しましょう。
次に、糖尿病の患者さんは、合併症の予防や長期的な健康と生活の質を維持するために、血糖コントロールが必要になってきます。
そのため食後の血糖値の上昇を緩やかにする必要があります。
こちらの患者さんは、主食を菓子パンや白ごはんを摂取していたことから、白米から玄米や雑穀米に、菓子パンを選ぶ際は全粒粉パンに変えることをおすすめします。
雑穀米の風味や食べ方についても説明し「少量を混ぜるだけで良い」とハードルを下げることで抵抗感を軽減することもできます。
患者さんによっては「雑穀米なら試してみたい」と興味を示してくれる方もいるので、取り入れやすいものを出来るだけ沢山提案していきましょう。
さらに、糖尿病の患者さんが飲酒量を適正にすることも病状を悪化させないために必要になります。
それは、アルコールの摂取が内臓脂肪の増加を通じて、インスリン抵抗性を高める可能性があり、これは血糖コントロールを難しくする要因となるからです。
特にインスリン療法を受けている患者さんは、急激な飲酒により低血糖を起こすリスクもでてきます。
日本糖尿病学会のガイドラインでは、2型糖尿病患者さんの1日のアルコール摂取量の上限を25gとしています。
具体的には、「アルコール20g」の場合で、ビールではロング缶1本(500ml)、日本酒なら1合程度、ワインではグラス2杯弱(200ml)になります。
週に5〜6回夕食時に飲んでいるので、なかなか控えることが難しいこともあります。
そのため、まずはストレス無くお酒を減らすために、なぜ控えなくてはいけないのかを伝えた上で、1回当たりのお酒の量を調整することから提案していくといいですね。
今までの習慣をすぐに変えるのは難しいですが、量を減らすなど患者さんが「これなら続けられそう」という形を提案していきましょう。
そして、糖尿病の患者さんは特に脂っこいものを好む傾向にあるので、どんな食べものに脂質が多く含まれるかも伝えることもあります。
例えば、揚げ物やチーズ、生クリームを多く使った洋菓子、マヨネーズやナッツ類、菓子パンやスナック菓子などの加工食品なども脂質が多く含まれる食べものです。
脂質を多く摂ることで、4-2「疾患別の栄養管理」でもお伝えしたように、ランドルサイクルによってより糖代謝がうまく回らなくなり、病状が悪化することがあるのです。
そのような状態に陥らないために、脂質が多く含まれる食材を伝えることも大切になります。
このように、問診の聞き取りから改善ポイントに対しての指摘が終わると、最後に、次回の検診までに取り組むべき目標を3つに絞ります。
患者さんの理解度によっては、1つに絞ることもあります。
この患者さんの場合3つに絞ると、食事に野菜を1日1回増やすこと、白米に雑穀米を混ぜてみること、飲酒の量を調整すること、と患者さんの生活に無理なく取り入れられる内容で、患者さん自身が「これなら今日からできそう」という内容で、実践できて自信を持つことができるものを絞っていきます。
そして次回の検診の時に、具体的にできたことや、うまくいかなかった点を確認し、さらに効果的な方法を一緒に考えていき、今後の指導の進め方も必ず伝えていきましょう。
このように糖尿病患者さんへの栄養指導では、患者さんの状況や気持ちを丁寧に聞き取りながら、成果が出やすい小さな目標を設定することが重要になってきます。
具体的で実践可能なアドバイスを少しずつ提案することで、患者さんのモチベーションを高め、前向きに改善に取り組むことができるようになりますよ。
そして、次回のフォローアップを約束することで、患者さんとの信頼関係を築きやすくもなっていきます。
このように、実際の指導の流れを知ることで、患者さんへのアプローチの仕方や改善策の伝え方がわかり、現場での対応力が向上していきます。
まとめ

管理栄養士は、患者さんの健康をサポートするだけでなく、日々の生活をもっと快適に、豊かにするお手伝いができる存在です。
多くの病気では、食事が治療の大切な一部になります。
だからこそ、患者さん一人ひとりの病気や生活スタイルに合わせたアドバイスが、とても大事になるんですね。
その人に合った食事の工夫を一緒に考えることで、治療の効果をさらに高めるお手伝いができるようにもなったり、患者さんの毎日が少しずつ楽になったり、明るくなったりもするのです。
患者さんの生活全体をよく知りながら、無理なく取り組める方法を提案できるようになれば、多くの方の健康を支える力になれますよ。
ぜひ、たくさんの患者さんを元気にしていくサポートを目指してくださいね!



コメント