
食事指導を行う際にどのようなことを大切にしていますか?
どのような方法で行うのが、対象者の症状の緩和や回復へ貢献できるのか、悩んでいる人もいるのではないでしょうか。
栄養士の養成課程で食事指導について学ぶ時間はありますし、栄養に関しての勉強や知識は学生時代から現在の日々の研鑽の中で培われていることと思います。
ですが、それだけをもって食事指導を行ってもなかなか効果は得られないでしょう。
効果的な食事指導を行うには大切なことが他にもあります。
例えば、あなたが何かを学ぶ際に、相手からそのことについての知識や学問的な内容をただただ語られるとします。
内容としては耳から入ってきますが、恐らく頭には残りにくく、またそれを実行に移そうと思うとなかなか難しいですよね。
知識や伝えたいことをただ相手に話をするだけでは、なかなか相手には伝わらないものです。
そこで当記事では、食事指導を効果的に行う方法として具体的なポイントをご紹介していきます。
また、食事指導はその内容を継続してもらうことが重要ですので、そのために必要なことについても解説します。
疾患別の食事指導もご紹介しますので、様々な食事指導のご参考になるかと思います。
食事指導の方法でお悩みの方はもちろん、食事指導業務をご担当されている方は、是非最後まで目を通してみてください。
目次
食事指導を効果的に行うための具体的な方法

毎回食事指導を行うにあたり、事前準備を整えて臨んでもなかなか効果が出なかったり、納得いくような結果が表れなかったりということはありませんか?
事前準備はもちろんですが、それ以外にも大切な点がいくつかあります。
ここではその具体的な方法をご紹介していきます。
ヒアリングを行う前の環境を整える
食事指導の初回に行うヒアリングは、これからの食事指導の方針や目標を設定し、具体的にどのような内容で指導を行うかという方向性を定めるために重要なものです。
ですので、診療情報や健診結果などを基に当人の情報をできるだけ多く引き出していきたいものです。
真面目で相手想いの方ほど、真剣にあれこれ聞きだしたい、漏れのないよう細かいところまで調べておきたい、という気持ちが強くなります。
ですが、一度ヒアリングを受けている側の気持ちになってみてください。
食事指導を受けることになった人は、初回の際にどのような気持ちで来所されているでしょう?
「食事指導」というと、一般的には
- これまでの食事内容について怒られるかもしれない
- 食べたいものを制限されるのでは…
- ダイエットを強制されるかもしれない
など、マイナスなイメージを持たれていることが多いです。
そんな不安や、場合によっては恐怖を抱いている人を前に、いきなり細かな質問を投げかけたり、あれこれと聞き出そうしても、100%の結果は得られません。
食事指導は、人対人で行うものですので、信頼関係を築くことが最も大切です。
まずは、対象となる人に安心してもらえる雰囲気作りや関係性を作り上げることを行う必要があります。
初顔合わせの際は特に、相手がどのような状態で来られているのかをまず確認しましょう。
相手の状態によって、かける言葉や話し方、表情なども必要に応じて変えていくこととなります。
そのように対応することで、食事指導は
- 病気になる前に栄養のアドバイスを受けることで今の状況を改善できる
- 理想の食生活に近づけていける
というプラスのイメージを持てるようになります。
そのうえで、
- どのような食生活を送られてきたのか
- 食習慣はどのようなものなのか
- 生活スタイルはどのような状態なのか
というような現状を詳しくヒアリングしていけることとなります。
食事指導に必要な詳細な情報を得るためには、少し時間がかかるように思いますが、対象となる相手の不安や恐怖などをまず取り去り、信頼関係を築いていくための土台作りを心がけましょう。
適切な目標設定を行う
効果的な食事指導を行うにあたって大切なことが、適切な目標設定です。
適切な目標設定を行うためには、診療情報の読み込みやヒアリングをしっかりと行っておく必要があります。
実際にどのような点を詳しく見る必要があるのか、4つのポイントから解説していきます。
- 診療情報や健診結果などをどのように受け止めているのか
- 指導を受けてどのように行動できそうか
- 今現在改善しようと何か行動しているか
- 現状を引き起こす要因となる食生活や習慣は何か
それぞれの項目について順に見ていきましょう。
① 診療情報や健診結果などをどのように受け止めているのか
食事指導を受ける対象者が、現在の自分の体調や体の状態に対してどのようなとらえ方をしているか、ということを確認しておくことは、これから食事指導として提案をしていくうえで非常に大切です。
なぜなら、当人の本気度がどのくらいのものなのかを事前に確認して目標設定をすることで、確実な食事指導の効果を出していくことができるからです。
また、受け止め方を確認することで、現状に至る要因として、食生活に何らかの問題があったということについての認識があるかどうか、ということについても知ることができます。
ヒアリングの際に、単に受診して医師から告げられた内容や健診結果などの数値を追うのではなく、実際に当人がどのように受け止め、これまでの生活を振り返っているか、という状況についてもしっかりと把握しておくことが大切です。
可能であれば、当人の想いも聞いておくと尚良いでしょう。
食事指導を受けて行動するのは当人なのですから。
② 指導を受けてどのように行動できそうか
適切な目標設定を行ううえで、
- 食事指導に対してどのようなイメージを持っているか
- 食事指導をこちらが行うことで、どのように実施できそうか
この点を事前に確認しておくことは非常に大切です。
ヒアリングを基にこちらが綿密な計画を立てて実際に食事指導を開始したところで、食事指導に対してマイナスなイメージや態度を示していたり、一向に実施されなければ全く意味を成しません。
「どのように行動できそうか」ということは、実際にこちらが具体的な改善点を示した際に、調理や買い物など食生活上で行動変化を起こせるかどうか、ということはもちろんです。
ですが、重要なのは、それ以前の問題です。
①の「現状の受け止め具合」でも述べましたが、食事指導に対するイメージや態度がマイナスであれば、こちらの提案を受け入れることは難しいです。
ヒアリングの際に、こちらと食事指導を受ける当人との間にある壁をなるべく取り去っておくことが必要となります。
食事指導を開始する前に完全に壁を取っ払っておく、ということは難しいかもしれませんが、少しでも受け入れ態勢を整えられれば徐々に壁の高さは低くなっていくと思われます。
食事指導の回数を重ねるごとに信頼関係が築けていけるよう、具体的な改善策をお伝えする際にいつも心がけて臨むことが必要です。
その心構えを持ったうえで、
- 具体的にどの程度までの提案を実行に移していけそうな状態か
- 環境的に食事指導を行った際に実施できそうか
- 当人の意思はどのくらいまであるのか
などをヒアリングの際に観察しておくことも大切です。
③ 今現在改善しようと何か行動しているか
適切な目標設定を行う上で、確認しておきたいことがさらにあります。
医師からの診断や健康診断の結果など、食事指導を受けるきっかけとなったことを受けて、何か改善のために取り組んでいたり、そのために調べるなど行動を起こそうとしているかどうか、という点です。
この点を確認しているか否かで、食事指導を行った際の効果は異なります。
改善しようと自ら行動している場合は、こちらが食事指導の提案を提示してからの実施がスムーズであったり、より積極的な行動を行うパターンが多いです。
逆に食事指導を受ける必要性がある状態にもかかわらず、なかなか重い腰を上げられない場合は、こちらの提示に対してなかなか行動に移せないパターンが多いです。
ですので、具体的な食事指導を提示していくうえで、現在のモチベーションを把握しておくことは、食事指導計画を立てる際に大切になってきます。
積極的に行動できる人の場合は、食事指導のペースを基準のものから始めても大丈夫かもしれませんが、なかなか行動に移せそうにない人の場合は、少し余裕を持たせる必要があります。
あまり栄養指導に乗り気でない人に対して、
「次の栄養指導までに○○を△gに減らしてみましょう。◇◇は食べないように気をつけましょう。」
と提案したらどうでしょう?
恐らく「強制的に食事を制限された」という思いが先行して、提案を受け入れがたい気持ちが強くなったり、次回の栄養指導の際に来所するのがおっくうになってしまうでしょう。
このような行動になかなか移せない人の場合は、いきなり具体的な提案を行う前に、
「栄養指導に対してどのような姿勢で臨むと自分の体が良い方向に改善していくのか」
ということをまず説明して納得してもらう必要があります。
納得したうえで具体的な提案を行うことで、よりスムーズにそして効果的な食事指導が実施していけます。
④ 現状を引き起こす要因となる食生活や習慣は何か
ここまでは、実際の食事指導を行う前段階の重要性について解説してきました。
最後は、目標設定を行うために大切な事柄についてです。
ヒアリングの際に、現状の要因となる食事の内容や量についてかなり重点的に確認すると思います。
それと同時に確認しておきたいことが5点あります。
- 食べる速さ
- 食事のリズム
- 嗜好品
- 食事作りや買い物環境
- 家庭や職場など周囲の環境
食べる速さが早いとしっかりと咀嚼できていないという予測がつきます。
咀嚼ができていないことで起こる体の不調がたくさんあることは想像つくことと思います。
食事のリズムが定まっていない場合から導き出されることも多数ありますし、このような場合、リズムが崩れる要因についても考慮する必要が出てきます。
嗜好品や食事作り、買い物環境は毎回の食事内容やその量にも関係性がありますし、食習慣全体のとらえ方にもかかわってきます。
周囲の環境は食事指導の際に必ず確認しておきたい大切なポイントとなってきます。
家族や職場での協力が必要な場合もありますし、逆にこれらの環境を少し改善していく必要性が見えてくる場合もあります。
このように食事の内容や量だけでなく、様々な点をヒアリングの際に確認しておくことが大切です。
そして、最終的にこの4点を確認したうえで、
「当人が実際に行動して改善していけそうな点はどのようなことなのか」
を見つけ、具体的な行動目標を設定していくこととなります。
その際、「適切な行動目標を設定することで、どのくらい身体状況の改善が見込めるか」という改善の予測も同時に行っておくことで、より具体的な目標を設定することができます。
相手に合わせた適切な指導を行う
食事指導のための具体的な目標を設定し、指導していくうえで大切なことに「実施してもらう」点があります。
いくらこちらが完璧だと思う計画を立てたとしても、その計画や目標に沿って実施してもらえなければ、一向に改善されることはありません。
では、実施してもらうためにはどうするのが良いのでしょうか?
もし自分が何かを教わるとしたら、どのような教わり方をしたいと思いますか?
教わることはどのような内容であれ、人に伝える・人に行動に移してもらうための方法は同じです。
その人に合った方法で伝えることです。
そして、人それぞれ異なるので、その方法も様々です。
「相手に合わせた適切な指導」について2つのパターンをご紹介します。
① 理論立てて説明が必要なパターン
ヒアリングや栄養指導の際に、こちらの声掛けに対して質問や理由を求める回数の多い人がこのパターンです。
このようなパターンは、その理屈や理論を順序立てて、より具体的に数値や図などを示して説明していくことで、納得して食事指導の内容を実施してもらえることが多いです。
例えば、「○○を食べる頻度が多いので少し減らしましょう」と提案する場合で見てみましょう。
この提案をすると、このパターンの人は
- なぜ今までの回数だと頻度が多いのか?
- なぜこの食品だと多いとされてしまうのか?
- 頻度を下げると言われてもどのくらい減らせばよいのか?
など、様々な疑問が湧いてきてしまいます。
疑問の残った状態ではなかなか行動に移すことはできませんので、解消する必要があります。
ですが、一つ一つ疑問に答えていては、食事指導の限られた時間を超えてしまうこととなるでしょう。
このパターンの場合、こちらの提案を行う際に、予めその提案の理由や改善のための理論を具体的な数値や分かりやすく図式化した表などを用いることで、スムーズに指導を行うことができるでしょう。
② 具体的な食事内容を提示する必要があるパターン
“食事指導が必要”という状況に立たされて、自分のこれまでの食事やその内容に自信を失ってしまっているのがこのパターンです。
これから何をどう食べていけばよいのか?
途方に暮れてしまっている人もいます。
そんな場合には、具体的なメニューや献立の立て方をメインに指導していくのが良いでしょう。
現在引き起こされている不調や疾患を改善するためには、様々な栄養素の不足や過剰を見直す必要があります。
ですが、そのような専門用語を用いた説明をされても、普段食事にあまり気を配らず食べたいものを食べて生活してきた人にとってはあまり応えません。
もしくは逆に不安を煽ってしまうことにもなりかねません。
また、食べたいものを食べてきた人にとって、栄養やカロリーを考慮して献立を立てることは、かなりレベルの高い作業になります。
なかなか積極的に取り組めることとは思えません。
それよりは、見直してほしい栄養素を確実に摂取、あるいは減らせる献立を1週間分提示したり、必要な食材をリストアップしたりすることの方が前向きに取り組んでいけます。
このように、食事指導を行う対象の人に合わせて適切な説明を行う方法は様々であり、その時々によっても異なってきます。
食事指導を行う上で大切なことは「継続して行ってもらうこと」です。
そのためにも、相手に合った方法で提案を行うという手厚い支援が大切となってきます。
食事指導をするうえで欠かせないポイント

第1章では、食事指導をするにあたり、事前に具体的に行っておくと良い点について主に解説してきました。
効果的な食事指導をするためには非常に大切なことですが、あくまでも食事指導は対象者の現状をよりよくするためのものです。
つまり、対象者の病態を認識しておくことは欠かせません。
対象者の疾患や現状を把握したうえでの食事指導、というと当たり前のように受け取られるかもしれません。
ですが、本当にあなたはその方の病態を理解できていますか?
例えば、あなたが糖尿病の方の食事指導を担当することになったとしましょう。
糖尿病を患っている場合の一般的な指導として「糖質の摂取を極力減らす」ことが言われます。
確かに糖質を摂り過ぎることも糖尿病のきっかけにはなり得ますが、他にも脂質過剰な食事を続けることでも耐糖能異常を招くため、その要因となり得ます。
逆に、糖質を減らすことで食事のバランスが崩れて脂質が過剰となるパターンが多く見られます。
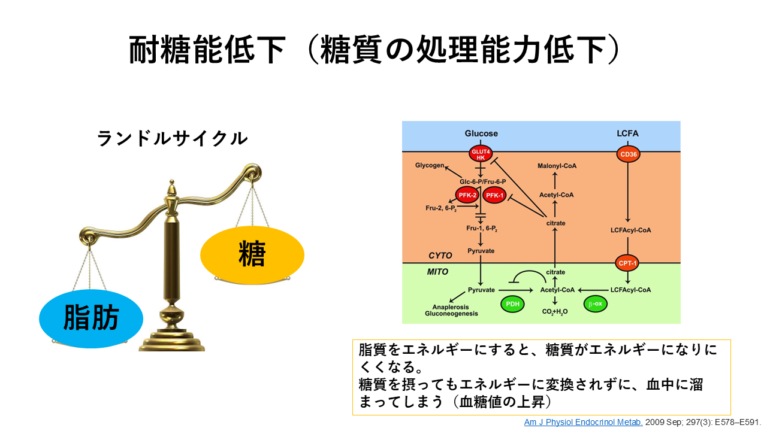
上の資料からも分かるように、脂質過剰となると糖質がエネルギー活用されずに、血中に余ってしまう状況になります。
そうなると血糖値の上昇の原因ともなりかねません。
また、下の図のように、糖尿病治療ガイドラインにおいても、糖質制限を推奨しているわけではないのです(糖尿病の段階によります)。

つまり、要因として糖質以外にも考えられるのであれば、その点を見直すような食事指導をしていかない限り、その方の現状はなかなか改善していきません。
例の糖尿病に限らず、なぜその方がその疾患になってしまったのか、その要因を確認することが大切です。
同時に、通説として行われる食事指導をそのまま誰に対しても行うのではなく、その病態に対してどのような食事指導を行うべきか、という点を一度見直してみることも必要です。
同じ疾患であっても、一人ひとり状態は異なり、またその要因も異なります。
それなのに、みな一律に同じ食事指導を行っても効果が表れる人と現れない人がいることは想像しやすいですね。
これまで学んできたことをそのまま当てはめるのではなく、一人ひとりに合った方法を見つけていくことや、その病態自体への理解という点が、食事指導を行なううえで欠かせないポイントです。
食事指導を継続してもらうための2つのポイント

先程も述べましたが、食事指導は継続することで少しずつその効果が表れてきます。
単発での指導ではなかなか改善は望めません。
ですが、中には継続できずに途中で食事指導を受けることを諦めてしまう場合もあります。
なぜ、継続できる人とできない人がいるのでしょうか?
ここからは、継続してもらうためのポイントについて詳しく解説していきます。
具体的な内容を示して行動に移しやすくする
食事指導の際、こちらの提案として
「○○をこれくらい食べてください」
「○○をこれくらいの量に減らしてください」
と説明することがあると思います。
ですが、時にこのような伝え方は曖昧です。
特に、あまり料理を得意としていない場合には、実際にどのようにして食べていけばよいのか、いざ食事の準備となると悩んでしまうこととなります。
食事指導の基本として、いかに実践してもらうか、ということが大切になってきます。
実践してもらうためには、実践しやすい内容や方法で伝える必要があります。
食べる量は数字や図あるいは写真で示すと伝わりやすいですよね。
取り入れて欲しい食材があれば、そのリストアップを写真入りでまとめたものがあると、冷蔵庫に貼るなどして目から情報を入れやすくなります。
また、その食材を実際に使ってもらうための献立や、場合によっては簡単な調理方法などを伝えることで、実際に口に入れてもらうことに繋がります。
さらに、調理方法を伝えることも忘れてはいけません。
「野菜をなるべく意識して取り入れてください」
と伝えた場合、相手はどのようにして食べるでしょうか?
揚げる、炒める、焼く、蒸す、茹でる、と様々な調理方法があります。
もし脂質異常症で治療中の人が、揚げたり、炒めるなどの油調理で毎日野菜を食べてしまうと、改善どころか脂質過多となってしまいます。
こちらの提案としての情報が不足していると、症状を悪化させる原因にもなりかねません。
何をどのようにして取り入れるか、具体的で視覚的にも分かりやすいよう伝えていくと効果的な結果に繋がります。
食事療法を実施していく当人が能動的になれるような工夫を見出す
食事指導というと、
「こちら側が対象となる相手に食事内容や食生活全般について指導を行い、それを実行してもらう」
という図式が一般的です。
ですが、実際に実行に移すのは対象となる相手であり、その当人の意識の高低も、やはり効果的な結果を出していくためには影響してきます。
そのためにも、その意識を高めて、当人が自ら改善のために何かしら工夫をしていけるような指導を行う必要があります。
その方法の一つとして、こちらの提案に対して、当人の取り組みを自ら立ててもらう、ということがあります。
例えば、「油ものを好み、食べる量自体も多い人」に対して「油物を控える」「食べる量に気を付ける」という点を提案したい場合を考えてみます。
油物を控える、ということに対して自分ではどのような取り組みができそうか、を尋ねてみます。
そうすると、「揚げ物は食べない」「油調理は週3日にする」「外食の際も煮物などを選ぶ」など、自分なりに取り組める工夫を挙げてもらえるかもしれません。
食べる量に気を付ける、という点に対しては、「外食の際に食べ放題の店を選ばない」「腹八分になるように食事量を調整して盛り付ける」「よく噛む」などの工夫ができると言われるかもしれません。
このように、当人の頭で考え、口に出して言ってもらうことで、取り組むべきことをより意識してもらうことに繋がります。
また、できることを挙げてもらっているので、こちらの判断で「できるだろう」という予測の下に立てる目標設定よりも、より確実に実行に移してもらえます。
適切な食事指導の内容を確実に実行していけると、少しずつでも効果を実感できてくるようになります。
そうなるとその変化を感じて、食事指導をこのまま継続しよう、というきもちになり、より積極的に取り組んでもらえることとなります。
時には、当人の挙げた工夫に対して、こちらから補足する必要もあるかと思いますが、あくまでも寄り添う形で、意識を高め続けられる目標設定や実施内容で行っていきましょう。
疾患別でみる食事指導

ここからは、疾患別の食事指導例を解説していきます。
疾患ごとに食事指導の内容は異なりますが、効果的な結果を導き出すためのポイントは、これまで解説してきた内容が大切です。
上記の方法を踏まえて、これから解説する内容を取り入れてみてください。
糖尿病
糖尿病は症状のない時期が長い為、そのまま放置されることも多いですが、悪化すると様々な合併症を引き起こします。
この合併症の発症を遅らせ、健康を取り戻すために食事療法は大切な位置づけとなります。
食事指導の内容としては、血糖コントロールが基本となります。
必要なエネルギー量と栄養素を過不足なくとり、過剰な摂取を避けることが大切です。
特に大切なのが、1日3食きちんと食べることです。
同じ摂取エネルギー量でも1回にまとめて摂る場合と3回に均等に分けて摂る場合とでは血糖の変動が全く異なります。
血糖コントロールの面から、規則正しく食べるよう食事指導していきましょう。
糖尿病の食事療法においては特に制限されているものはありません。
食事指導の対象となる相手の1日の摂取エネルギー量を基に、様々な食品をとりまぜて適正な量を食べるよう指導しましょう。
その際に食品交換表をうまく活用できるよう、6つの食品グループの説明を食事指導の時間にしっかりと行っておくことが大切です。
また、エネルギー摂取量を減らそうと、糖質を含む食品だけを減らす献立を立てる場合があります。
そのような場合に備えて、低カロリーでビタミン・ミネラル・食物繊維が豊富な食品を積極的に摂取するよう細かな点まで説明をしておきましょう。
特に食物繊維はコレステロールを減らして脂質の吸収を抑える効果があるため、積極的に摂り入れるよう提案していきましょう。
糖分を多く含むお菓子などは血糖の上昇につながります。
甘いものやアルコールは中性脂肪を増やす直接的な原因にもなりますので、なるべく控えるように提案していきましょう。
糖尿病患者を対象とした食事指導を継続していくためには、無理な制限をかけてしまわないことです。
- 自分の食べる指示単位を守って小皿や小鉢におかずをよそって家族と楽しく食事をする
- 新鮮な食材を香りや食感を活かして薄味に仕上げることで食べ過ぎを防ぐ
- しっかりと咀嚼を行うことで、少量でも満足できるようにする
などの工夫を取り入れて、無理なく継続してもらうことも大切です。
これらのことを念頭に、医師との連携をとりながら、長期にわたる食事指導を継続できるよう心掛けましょう。
【出典:国立研究開発法人 国立循環器病センター】
高血圧
高血圧には様々なタイプがありますが、食事指導を行うことで効果が期待できるタイプもあります。
食事指導の基本となるのは「減塩」です。
高血圧の患者の中でも「食塩感受性」の場合は食塩の摂取量で大きく血圧が変動します。
ですので、減塩が最も大切なポイントです。
ただし、「非食塩感受性」の場合も減塩は大切な要素となります。
また、肥満は血圧を上げる要因の一つとなりますので、適切なエネルギー量を摂取できる食事内容での食事をすることが大切となります。
そのためにも、対象となる相手に必要な摂取エネルギー量を求め、そのエネルギーに収まる内容でバランスよく食べられるよう指導していきます。
エネルギー源としては穀類、芋類、豆類からの摂取を基本とし、脂質過剰とならないよう、野菜も積極的に取り入れた食事を推奨しましょう。
さらに、アルコールはその量や飲む頻度や期間により、人によっては血圧が高くなるともいわれています。
飲む量やその頻度には気を付け、休肝日を設けるなどの指導も併せて行って行きましょう。
【出典:国立研究開発法人 国立循環器病センター】
脂質異常症
血液中の脂肪で特に問題とされるのはコレステロールと中性脂肪であり、脂質異常症の患者の中には、両方の数値が高いケースが多く見られます。
脂質異常症に対する食事指導として、まずは適正な摂取カロリーとバランスの取れた食事内容で、適正な体重を保てるような指導を行っていきましょう。
- 脂質は糖質よりも高カロリーであり、脂質過多になることで肥満をはじめとしたさまざまな疾患を招いてしまう
- 脂質を抑えて適正量の糖質を摂れるようなバランスの取れた食事をする必要性がある
という点を対象者に良く分かるよう説明していく必要があります。
その上で、食事の際にはどのような食材からどのような脂質を摂取していくのが良いのかを指導していきましょう。
その際に大切なのが「コレステロール」についてです。
一般的に、コレステロールを多く含む食材である脂身の多い肉や内臓部位、卵類などの過剰摂取を避けることになります。
また、血中のコレステロール濃度を上げる飽和脂肪酸を多く含む食材を減らし、逆に濃度を下げる不飽和脂肪酸を多く含む食材を取り入れることもポイントです。
具体的な例として、
- 動物性食品で言うと脂肪の多い部位の肉よりは脂肪分の少ない赤身肉を選ぶ
- 肉よりも魚を食べる頻度を増やす
- 肉や魚を油で揚げたり焼いたりするよりは蒸す・煮るなどする
- 調理の際に油を使わないで、水調理を心がける
などを示すことで取り組みやすくなります。
また、食物繊維の中にはコレステロールの吸収を下げる働きもあります。
キノコや海藻、こんにゃくは低カロリーで食物繊維を多く含んでいますので、副菜や付け合わせなどとして、積極的に摂り入れることを指導の際に勧めると良いでしょう。
甘いものやアルコールは食事を不規則にしたりリズムを崩す要因となりますし、コレステロールや中性脂肪を増やす原因ともなりますので、摂り過ぎに注意するよう指導していきましょう。
「摂取エネルギー量を超えない範囲でPFCバランスの整った食事」の内容を具体的に指導していけると、取り組みやすくなりますので、実際に取り入れると良い食材や調理方法を示した食事指導を行っていきましょう。
【出典:国立研究開発法人 国立循環器病センター】
食事指導の鍵となる外食や菓子類について

ここまでは、食事指導の方法や、各疾患別の食事指導についてなど、内容としては、自宅での食事の仕方をメインに解説してきました。
しかし、人によっては外食の機会が多かったり、避けられないこともあります。
また、お菓子やお酒などの嗜好品を食べてきた人にとって、その部分を完全に制限してしまうことは非常にストレスとなります。
では、どのような指導を行うのが良いでしょうか?
まず外食についてみていきましょう。
食事指導中における外食のデメリットは何かを考えることで、その対処法が見えてきます。
個人が経営する体に配慮した食事を提供する店舗は別として、大手チェーン店などの食事は、高脂質で高カロリー、高塩分なものが多いです。
上でも述べてきたように、食事指導においては、これらの食事はなるべく控えたい部類に入ります。
そこで、メニューの組み合わせや分量に配慮することで、食事療法を正しく続けていくことを指導していく必要があります。
なるべくメニュー選びの際にカロリーの低いものや、油や塩分を控えた調理方法のものを選ぶようにしてもらいましょう。
また、選択肢がなかったり、やむを得ず高カロリーや高脂質・高塩分のメニューを食べることとなる場合は、全部食べようとせず思い切って残す勇気を持ってもらうことも必要です。
そのために外食のメニューごとのカロリーや食塩量を調べてみることも、食事指導の際に提案していきましょう。
事前に知識として知っておくことで、「主食・主菜・副菜」のそろった定食系のような食事指導で行う食事を自ら選択することができるようになります。
普段の食事療法に基づいた食事と似通った内容のメニューを選択してもらうよう指導していきましょう。
次に、お菓子やお酒などの嗜好品についてです。
市販の菓子類には糖分や脂肪分が多く含まれているため、血糖値の急上昇を招いたり、中性脂肪が高くなる危険性があります。
また、スナック菓子などは塩分も非常に多く含まれています。
なるべくこれらの菓子類は避けておきたいところですが、実際のところ三度の食事を変えるよりも難しい場合が多いです。
大切なことは、制限をすることでストレスを与えないことです。
お菓子を食べ続けてきた人の多くは、お菓子が好きという以上に「甘いものを食べる習慣がついている」ということでやめることができないのです。
その習慣をなくすこと自体がストレスとなるので、代わりのもので補っていくよう提案してみると良いです。
例えば、甘いものが食べたいのであれば、バナナやみかん、りんご、さつまいも、甘栗などの甘味のある果物や野菜を代わりに食べるようおすすめしてみましょう。
スナック系のものを好む場合は、噛み応えのあるナッツや小魚アーモンドなどをおすすめしてみるのも良いです。
何が好みで習慣となっているのかを分析し、似通った食材を代わりに提案するように心がけてみてください。
まとめ

ここまで、食事指導を効果的に行うための具体的な方法を詳しく見てきました。
疾患別の内容についても確認しましたが、どのような人へ食事指導する場合も基本となることは同じです。
いかにして食事指導を実践し、継続してもらうかを根底に置き、その人に合った方法で伝えていくことが最も大切です。
是非、この基盤の上にこれまで培ってきた知識や経験をのせて、食事指導を必要としている多くの人へ救いの手を差し伸べてください。
もちろんその培ってきた知識や経験という、「食事指導における栄養」の部分は非常に重要となります。
臨床栄養医学協会では、栄養学の基礎から応用までを学ぶことができるうえ、栄養指導についても詳しく学びを深めていくことができます。
食事指導についてさらに高いスキルや深い知識を得たいと思われる場合には、当協会で取得することができる「臨床栄養医学指導士」のための資格取得講座がおすすめです。
興味のある方は、是非、『一般社団法人 臨床栄養医学協会』のホームページを訪問してみてください。
この記事が少しでもお役に立てていれば幸いです。



コメント