
脂質異常症患者さんに食事療法は、健康に過ごすためにも重要です。
食事は普段欠かさない習慣でもあるため、日常的に脂質異常症に対して治療できるのは食事療法です。
食事療法と言っても、ただ「脂質を控えましょう」と提案することは簡単ですが、どのように生活で実践するのかも細かく伝えられなければなりません。
そもそも脂質異常症は、脂質を抑えるだけでは改善しない場合もあり、予め脂質異常症の知識を深めておくことがたくさんあります。
脂質異常症には日頃からの積み重ねが病状の改善に繋がっていくため、今後あなたの提案した食事療法を患者さんにいかに実践してもらえるかが重要です。
この記事では、実際に現場で働いている私が脂質異常症の病態から献立のポイント、食事療法の提案のコツまで紹介していきます。
記事を読み終えた時、脂質異常症患者さんに対して、実践に繋げやすい食事療法を提案できるようになるでしょう。
是非、最後までご覧ください。
目次
脂質異常症の食事療法について

脂質異常症の食事療法は、発症原因や患者さんの生活習慣などで食事内容も変わっていきます。
例えば、脂質異常症の中でも
- 中性脂肪が上昇している方
- LDLコレステロールが上昇している方
など、それぞれ上昇した原因は様々です。
しかしながら、「脂質異常症」と一括りで見てしまうと、根本的問題がわからずにアプローチが難しくなるかもしれません。
ここでは脂質異常症の病態から発症リスクなど、脂異常症患者さんの食事療法をする前に知っておきたい3つのことをお伝えします。
脂質異常症とは
脂質異常症とは、血液中の脂質濃度が基準値以上の状態を指します。
主な脂質異常症の原因と診断基準は以下の通りになります。
原因 | 診断基準 |
高LDLコレステロール血症 | 140mg/dL以上 |
低HDLコレステロール血症 | 40mg/dL未満 |
高中性脂肪(トリグリセライド)血症 | 空腹時採血150mg/dL以上 随時採血175mg/dL以上 |
脂質異常症のリスク
脂質異常症を発症することで、危険な合併症を発症する可能性があります。
中性脂肪、LDLコレステロールが上昇することで動脈硬化が進行し、狭心症や心筋梗塞の心疾患、脳出血や脳梗塞の脳血管疾患のリスクを高めてしまいます。
また、HDLコレステロールも少ないとLDLコレステロールが身体に溜まりやすく、上記同様の合併症を引き起こしやすくなります。
心疾患、脳血管疾患は生活に支障を来す可能性も極めて高く、場合によっては命の危険にまで及ぶため、合併症を予防していくことが重要となります。
脂質異常症に食事療法が必要な理由
前述したように脂質異常症患者さんは、合併症を予防することが重要と述べました。
ガイドライン上で推奨されている脂質異常症の治療として、以下の3つがあります。
- 食事療法
- 運動療法
- 薬物療法
初期は食事療法や運動療法で治療経過を診ていきます。
ただ、普段から運動の意識を高く持っていても、食事が不摂生では治療効果が得られにくくなるでしょう。
食事はほとんどの人が日常生活で行い、普段の積み重ねで効果が得られるものでもあります。
そのため、脂質異常症患者さんに食事療法は必要であり、欠かせないものと言えます。
脂質異常症の食事

脂質異常症患者さんは、普段の食事内容がとても重要です。
ガイドライン上でも状態の改善が見込めると、食事療法は推奨されています。
通常の三大栄養素と言われているタンパク質、脂質、炭水化物の理想のバランス(PFCバランス)は以下です。
- 脂質:20〜30%
- タンパク質:13〜20%
- 炭水化物:50〜65%
出典:厚生労働省 日本人の食事摂取基準(2020年版)- エネルギー産生栄養素バランス
しかしながら、脂質異常症の重症度や他に食事調整が必要な既往歴があるかで、理想とされるPFCバランスの割合も変わっていきます。
まずは医師や管理栄養士が指示した割合の中で、献立を提案していく必要があります。
ここでは、実際の現場でも伝えることが多い厚生労働省やガイドラインで推奨されているものを5つ紹介していきます。
適正なエネルギー量の食事にする
食事を考える上で適正なエネルギー量で献立を組むことが重要です。
PFCバランス同様、医師や管理栄養士の指示の下でエネルギー量を決めていきます。
もし、過剰なエネルギー量であれば肥満の原因となり、中性脂肪やLDLコレステロールの上昇に繋がり、脂質異常症を悪化させてしまう可能性が高くなります。
それに対して、エネルギー量が不足すれば、その日の活動量に対してのエネルギーが足りずに筋肉の分解や臓器への負担をかけてしまう恐れがあります。
そのため、食事から摂取するエネルギー量は多くても少なくても、健康を損なうので適正エネルギー量で献立を組みましょう。
脂質が多い食品を控える
現代の食事は欧米化が進み、脂質が高い食材を使用することが増えているので、過剰に脂質を摂取している場合は適正量に調整が必要です。
なぜなら、脂質過剰は過剰なエネルギー量を摂取しているのと同様で、肥満や中性脂肪・LDLコレステロール上昇の原因となるためです。
食材だけでなく、調理方法でも脂質量を抑えられます。
例えば、植物油を使った加熱料理よりも蒸し料理の方が脂質量を少なく済みます。
加熱料理で大さじ1杯の植物油を使うだけでも脂質12g程とされています。
1日に1800kcalが必要な方は1食あたり13〜20gの脂質摂取が目標量となり、大さじ1杯の植物油で目標量にほぼ到達してしまいます。
しかしながら、蒸し料理にすることで油を使わずに調理可能なため脂質を抑えることができます。
以上のことから、脂質過剰になっている方は、食材を置き換えることや調理方法を工夫して、脂質量を抑えることが重要となります。
食物繊維を献立に組み込む
食物繊維は脂質を抑える上で有効です。
食物繊維には水溶性食物繊維と不溶性食物繊維の2種類があります。
- 水溶性食物繊維を多く含むもの:海藻類、オクラ、納豆、なめこ、キウイなど
- 不溶性食物繊維を多く含むもの:芋類や葉物野菜など
一般的に、水溶性食物繊維は中性脂肪の上昇を緩やかにすることや、血中のLDLコレステロールを低下させる作用があると言われています。
しかし、栄養バランスの偏りが出ないようにするためにも、水溶性食物繊維と不溶性食物繊維とバランスよく摂取する事を推奨します。
食物繊維の推奨量は20g/日以上とされていますが、現代人の平均摂取量は12~15g/日と推奨量に足りていません。
そのため、献立を組む時に食物繊維が十分に摂れているか意識することが重要となります。
適正な糖質量を摂取する
脂質異常症患者さんに糖質量を調整することも必要になる場合があります。
糖質を過剰に摂ると、代謝しきれない糖質が中性脂肪に変わり体内に蓄えられ、脂質異常症の悪化に繋がります。
脂質異常症というと脂質過剰が原因の印象が強いかもしれませんが、実は精製された糖質の過剰が原因となっている方も多いです。
実際に高齢者では食事量も少なく肥満体型でもないのにも関わらず、菓子類やジュースを多く摂取しており脂質異常症に対して問題となっている方もいます。
例えば、以下のような糖質摂りすぎの原因があります。
- 砂糖入りお菓子を一袋毎日平げている
- 500mLのコカコーラを毎日飲んでいる
そのため、脂質だけではなく菓子類やジュースを摂りすぎていないかなどを確認し、適正な糖質量にすることも重要となります。
飲酒を控える
飲酒も控えることを推奨します。
アルコールの過剰摂取も、糖質過剰と同様に中性脂肪の増加に繋がります。
実際にガイドライン上でも脂質の検査値が高くて、お酒もたくさん飲まれている方は、アルコール量を25g/日以内に抑えることを推奨しています。

- 1缶330mL
- アルコール度数4~6%
このようなビールであれば、アルコール量16.5g/缶なので1日2缶までが目安となっています。
また、週に少なくとも2-3日はアルコールを摂取しない日を設けるのも、リスクを最小限にする上で重要です。
このように飲酒量を控えることで脂質異常症の改善に有効です。
3.一日の献立例

脂質異常症の食事療法について紹介していきましたが、実際に献立を作るのは難しい場合もあるかもしれません。
ここでは脂質異常症患者さんを想定した1日の献立を紹介していきますので、参考にしてみてください。
朝食(7時)
献立
納豆しらす丼(白米150g、納豆1パック、しらす10g)
インスタント味噌汁(+冷凍ほうれん草30g)
牛乳(206ml)
みかん(1個)
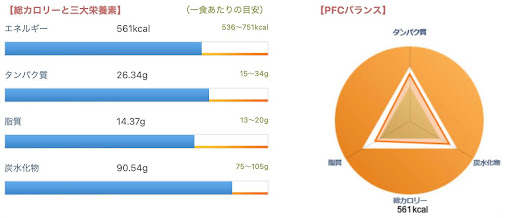
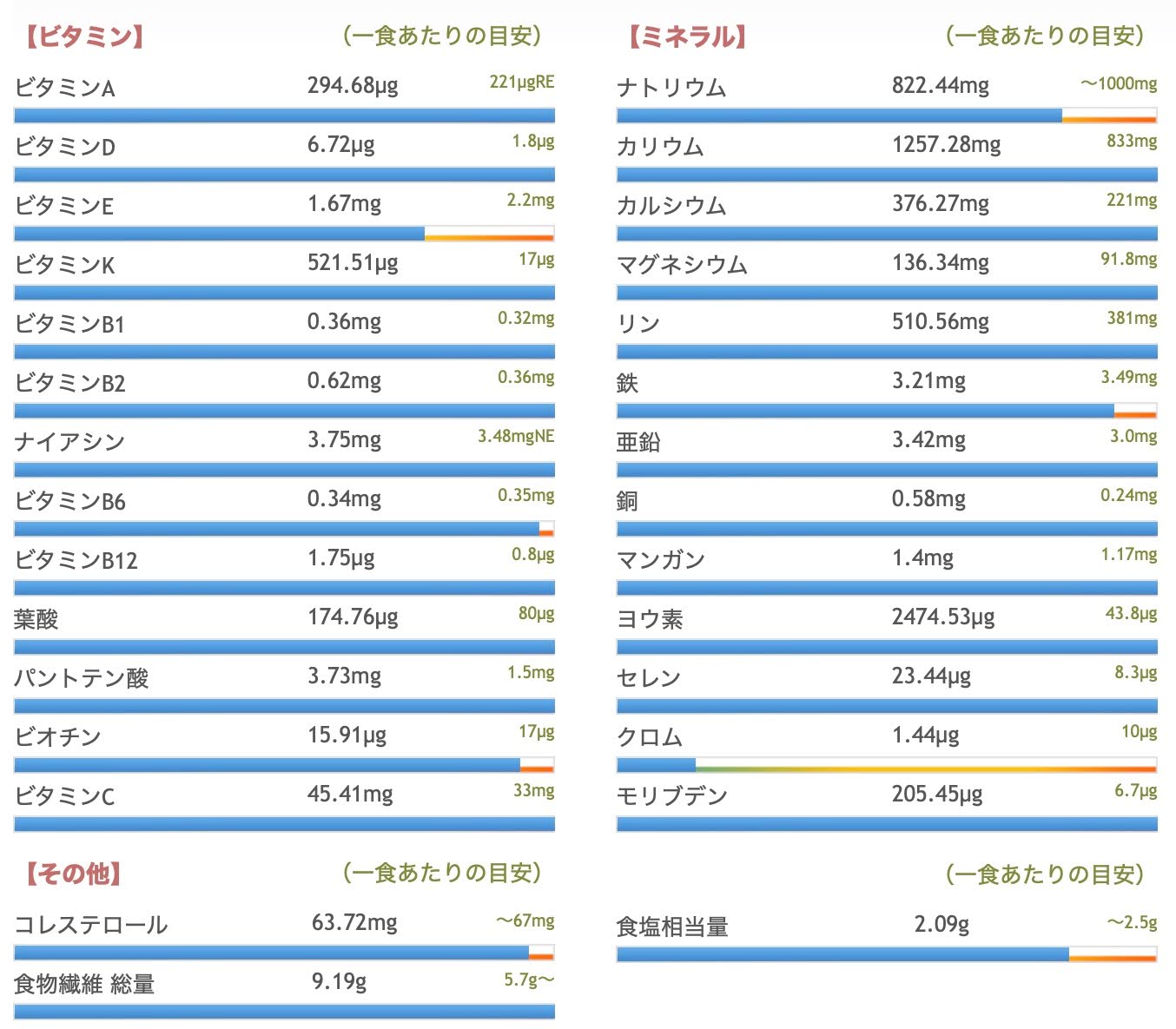
カロリー
561kcal
PFCバランス
タンパク質 17%
脂質 21%
炭水化物 62%
ポイント
仕事の朝は準備も忙しいため、手間を省ける火を使わないもので献立を組んでいます。
朝は全体的に栄養が枯渇しているため、栄養バランス良く食事をしてもらうことを意識しています。
牛乳でお腹を壊しやすい人はヨーグルトに置き換えても大丈夫です。
昼食(12時)
献立
白米(150g)
焼き鮭(一切れ)
ほうれん草のお浸し(ほうれん草2茎)
かぼちゃの煮物(50g)
チーズ(30g)
オレンジジュース(200ml)
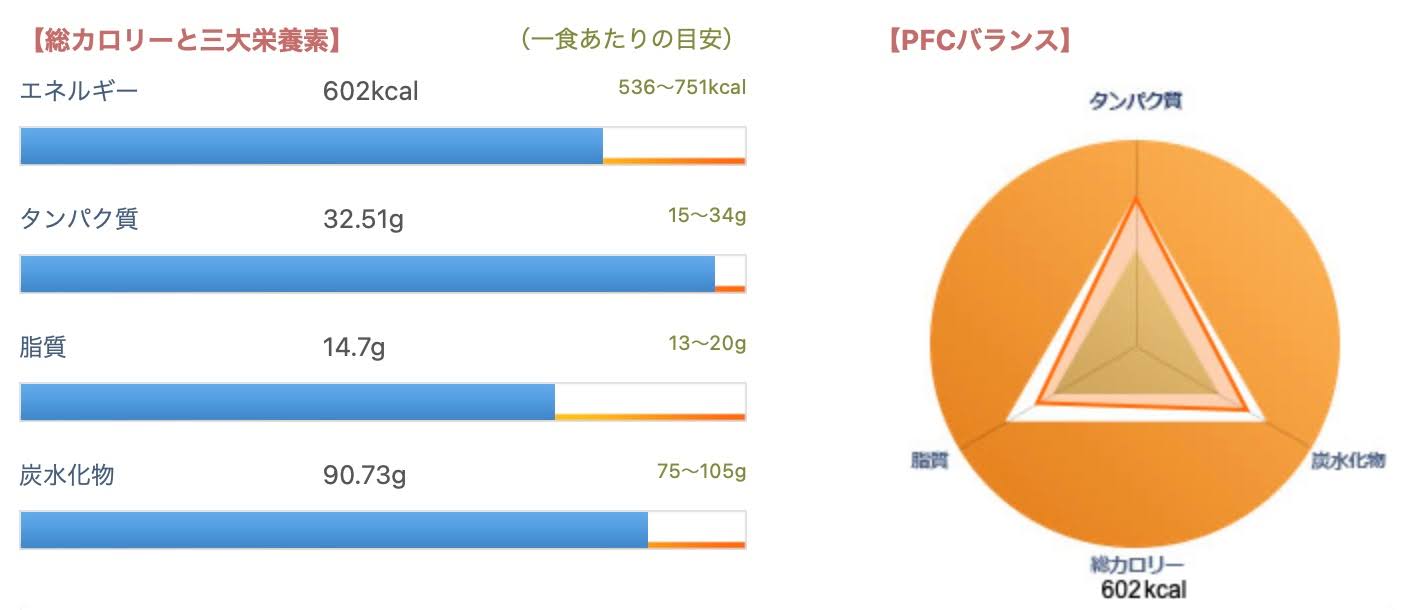
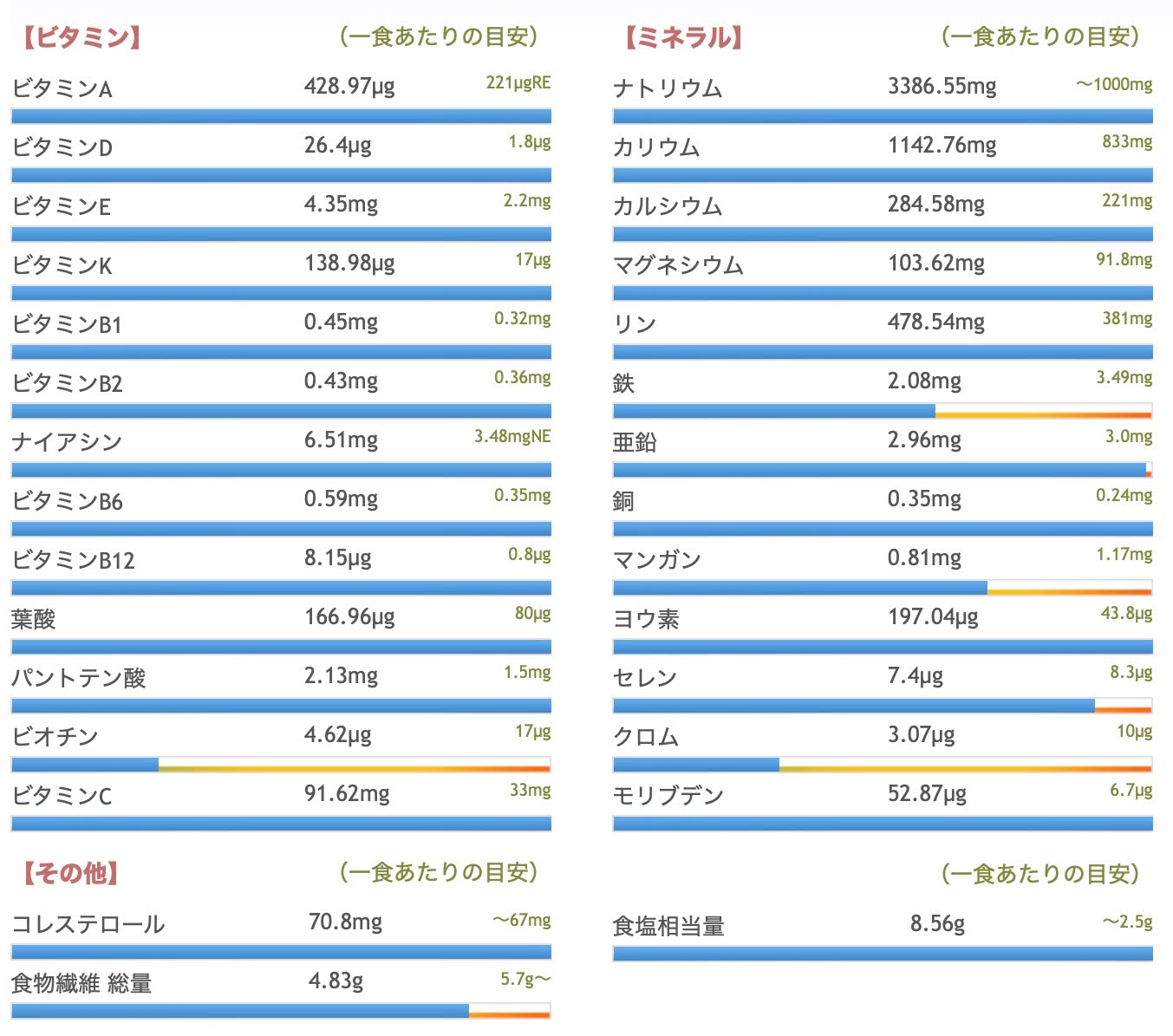
カロリー
602kcal
PFCバランス
タンパク質 21%
脂質 22%
炭水化物 56%
ポイント
低脂質で栄養バランスをできるだけ整えられるように献立を組んでいます。
また、仕事がある日を想定してコンビニやスーパーでも購入できるものが多いです。
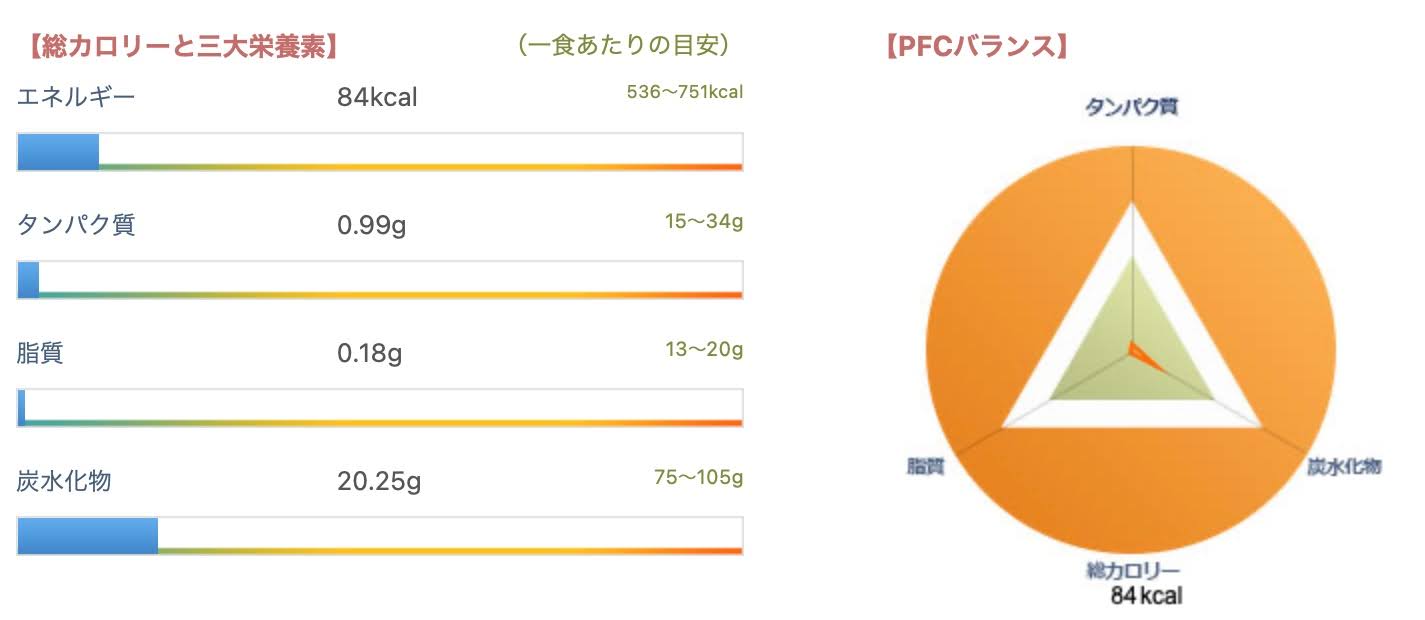
間食(15時)
献立
バナナ1本(90g)
カロリー
84kcal
PFCバランス
タンパク質 4%
脂質 1%
炭水化物 95%
ポイント
砂糖や脂質が多くなりやすい菓子類の置き換えとしてバナナを間食にしています。
常温管理しやすく仕事場にも持ち込みやすいのがポイントです。
昼食と夕食の間隔が開きやすい場合は、バナナだけではなく他の果物やヨーグルトもおすすめです。

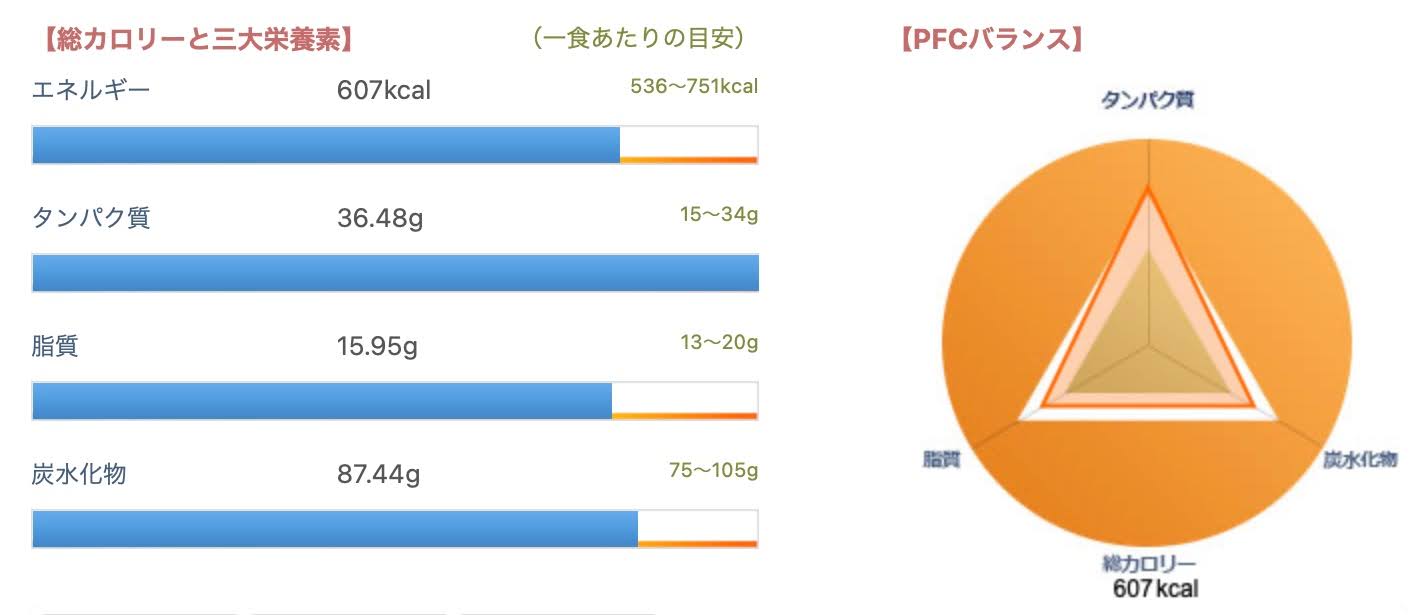
夕食(19時)
献立
白米(150g)
豚肉と野菜の蒸し焼き(豚もも肉100g、キャベツ40g、にんじん1/4)
ほうれん草としらすのお浸し(ほうれん草2茎、しらす3g)
具多めの味噌汁(豆腐30g、乾燥わかめ小さじ1杯)
ヨーグルト(100g)
みかん(1個)
カロリー
645kcal
PFCバランス
タンパク質 23%
脂質 23%
炭水化物 54%
ポイント
ビタミンとミネラルが豊富な食材を取り入れやすい和食にしています。
豚肉は脂質が少ないもも肉にして、蒸し料理で油不使用で調理しています。
和食+乳製品、果物を献立に組み込むと栄養バランスも良くなりやすいです。
果物は朝食共に旬なものに変更しても大丈夫です。
脂質異常症患者さんへの食事療法提案時の注意点

食事療法は、全ての人が同じ提案になることはほとんどありません。
以下の注意点を怠ることで、個人に合った食事療法の提案が難しくなるでしょう。
意識を変えることで十分実践できるものなので、ぜひ参考にしてみてください。
患者さんの生活習慣や食習慣を聞き取った上で提案する
カウンセリングで患者さんの生活習慣や食習慣を把握することはとても重要です。
- 日中に仕事がある方と夜中に仕事をしている方
- 自炊をする方としない方
- アレルギーの有無
このような内容を聞かずに、機械的に同じような食事療法を提案すれば、生活の負担になり継続できない方が増えるでしょう。
逆に、患者さんの生活習慣や食習慣を細かく把握して提案することで、継続してもらい脂質異常症の改善に繋がります。
しっかりとカウンセリングをしましょう!
継続できる提案を心掛ける
前述したように継続できる提案をすることはとても重要です。
私たちは、患者さんに食事療法を提案して終わりではありません。
食事療法を実践してもらい、身体の改善に繋がることが最高のゴールとなります。
裏を返せば、自分がどんなに良い提案と思っていても、患者本人が継続できないものであれば改善に導けません。
そのためにも提案する上で、患者さんが継続できるかを考えるのもとても重要な要素となります。
既往歴を把握した上で提案する
患者さんの既往歴の確認は必須となります。
なぜなら、既往歴で他に食事調整が必要な疾患があるかもしれないからです。
もし、既往に糖尿病があれば重症度によっては炭水化物を制限しなければなりません。
その患者さんには血糖をコントロールしつつ、脂質異常症に対してもアプローチをするような食事を考える必要があります。
食事療法を提案するのであれば、このように既往歴のチェックは怠らず行うようにしましょう。
以上のように食事療法では患者さんの状態・状況に合わせての提案が必要となります。
また、最近では、そもそも脂質異常症やその他病気を予防するための栄養指導も注目されています。
この記事を書いている臨床栄養医学協会では、生化学及び生理学に基づく根拠のある栄養学を学んで一人ひとりに合わせた栄養指導ができるようになります。
現役の管理栄養士、医療従事者も在籍しています。
もし病気の予防に興味のある方はぜひ以下のサイトをチェックしてみてください!
参考: 臨床栄養医学協会
まとめ

脂質異常症患者さんの食事療法は、脂質異常症になった根本的原因や患者さん本人の生活習慣などで提案内容も大きく変わっていきます。
知識が豊富なことはもちろんのこと、患者さんの全体像をとらえる力が重要になります。
あなたがそれらを兼ね備えた時、きっと患者さんが実践できる良い食事療法を提案できるようになるでしょう。
当記事は「脂質異常症の食事療法」について説明しましたが、実際に食事療法の提案に悩まれている方の一助になれば幸いです。



コメント